Фармакотерапія бета-адреноблокаторами. Бета-Адреноблокатори: принципи терапії з позицій доказової медицини Побічні ефекти b адреноблокаторів
Протягом більш ніж 20 років бета-адреноблокатори вважаються одними з основних лікарських засобів у терапії захворювань серця. У наукових дослідженнях були отримані переконливі дані, які стали підставою для внесення цієї групи препаратів у сучасні рекомендації та протоколи лікування кардіологічних патологій.
Класифікуються блокатори залежно від механізму дії, що ґрунтується на впливі певного виду рецепторів. На сьогодні виділено три групи:
- альфа-адреноблокатори;
- бета-адреноблокатори;
- альфа-бета-адреноблокатори.
Альфа-адреноблокатори
Препарати, дія яких спрямована на блокування альфа-адренорецепторів звуться альфа-адреноблокатори. Основні клінічні ефекти – розширення кровоносних судинта, внаслідок цього, зниження загального периферичного судинного опору. А далі слідує полегшення кровотоку та зниження тиску.
Крім цього, вони здатні знижувати рівень холестерину в крові та впливати на жировий обмін в організмі.
Бета-адреноблокатори
Існують різні підтипи бета-адренорецепторів. Залежно від цього бета-адреноблокатори поділяються на групи:
- Селективні, які, своєю чергою, діляться на 2 види: мають внутрішню симпатоміметічну активність і такі, що не мають;
- Неселективні – блокують рецептори як бета-1, і бета-2;
Альфа-бета-адреноблокатори
Представники цієї групи препаратів зменшують показники систоли та діастоли та ЧСС. Одна з головних їх переваг – відсутність впливу на кровообіг нирок та опір периферичних судин.
Механізм дії адреноблокаторів
Завдяки цьому кров з лівого шлуночка при скороченні міокарда відразу потрапляє в найбільшу судину організму - аорту. Цей момент важливий у разі порушення функціонування серця. При прийомі цих медпрепаратів комбінованої дії немає негативного впливу на міокард і, як наслідок, знижується смертність.
Загальна характеристика β-блокаторів
Блокатори бета-адренорецепторів – велика група препаратів, які мають властивості конкурентно (оборотно) та вибірково гальмувати зв'язування катехоламінів з однойменними рецепторами. Ця група лікарських засобів розпочала своє існування у 1963 році.
Тоді синтезували препарат Пропранолол, який знаходить широке клінічне застосування і сьогодні. Його творців нагородили Нобелівською премією. З цього часу було синтезовано цілу низку препаратів з адреноблокуючими властивостями, які мали подібну хімічну будову, але відрізнялися за деякими ознаками.
Властивості бета-блокаторів
За дуже короткий строкбета-адреноблокатори посіли провідне місце у лікуванні більшості серцево-судинних захворювань. Але якщо піти в історію, то нещодавно ставлення до цих медпрепаратів було трохи скептичне. Насамперед, це пов'язано з помилкою, що медикаменти здатні знижувати скорочувальну здатність серця, і бета-блокатори дуже рідко використовували при захворюваннях серцевої системи.
Проте на сьогодні спростовано їх негативний вплив на міокард та доведено, що при постійному прийомі адреноблокаторів клінічна картина кардинально змінюється: підвищується ударний об'єм серця та його толерантність до фізичних навантажень.
Механізм дії бета-адреноблокаторів досить простий: діюча речовина, проникаючи у кров, спочатку розпізнає, та був захоплює молекули адреналіну і норадреналіну. Це гормони, що синтезуються в мозковому шарі надниркових залоз. Що відбувається далі? Молекулярні сигнали від захоплених гормонів передаються відповідні клітини органів.
Виділяють 2 основних типи бета-адренорецепторів:

І ті, й інші рецептори присутні в центральному органокомплексі. нервової системи. Також існує ще одна класифікація адреноблокаторів залежно від їхньої здатності розчинятися у воді або жирах:

Показання та обмеження
Область медичної науки, у якій застосовуються бета-блокатори, є досить широкою. Їх використовують у лікуванні багатьох серцево-судинних та інших захворювань.
Найчастіші показання до застосування цих препаратів:

Суперечки на тему коли можна застосовувати препарати цієї групи, а коли ні, продовжуються і сьогодні. Перелік захворювань, у яких вживання цих речовин не бажано, змінюється, оскільки постійно йдуть наукові дослідження та синтезуються нові медикаменти із групи бета-блокаторів.
Тому визначено умовну рису між абсолютними (коли в жодному разі застосовувати не можна) та відносними (коли існує невеликий ризик) показаннями до застосування бета-блокаторів. Якщо одних джерелах певні протипоказання вважаються абсолютними, то інших – відносними.
 Згідно з клінічними протоколами лікування кардіологічних пацієнтів, категорично не можна застосовувати блокатори при:
Згідно з клінічними протоколами лікування кардіологічних пацієнтів, категорично не можна застосовувати блокатори при:
- вираженої брадикардії;
- атріовентрикулярної блокади високого ступеня;
- кардіогенний шок;
- тяжких ураженнях периферичних артерій;
- індивідуальної гіперчутливості.
Відносно протипоказані такі засоби при інсулінозалежному цукровому діабеті, депресивних станах. За наявності цих патологій потрібно зважити всі очікувані позитивні та негативні ефекти перед застосуванням.
Список препаратів
На сьогоднішній день перелік препаратів дуже великий. Кожен препарат, перерахований нижче, має переконливу доказову базу та активно використовується у клінічній практиці.
До неселективних препаратів відносяться:
- Лабеталол.
- Ділевалол.
- Бопіндолол.
- Пропранолол.
- Обзидан.

На підставі вищевикладеного можна зробити висновки про успішність застосування бета-адреноблокаторів для контролю роботи серця. Дана група препаратів не поступається своїми властивостями та ефектами іншим кардіологічним препаратам. Коли у хворого є високий ризик серцево-судинних порушень за наявності іншої супутньої патології, то в цьому випадку роль бета-адреноблокаторів дуже значуща.
При виборі препарату для лікування перевагу слід віддавати сучаснішим представникам цього класу (представлені у статті), оскільки вони дозволяють забезпечити стійке зниження артеріального тискуі корекцію основного захворювання, що не погіршує самопочуття людини.
Препарати групи бета-адреноблокаторів викликають великий інтерес у зв'язку з їхньою разючою ефективністю. Їх застосовують при ішемічній хворобі серцевого м'яза, серцевої недостатності та певних порушеннях працездатності серця.
Нерідко лікарі призначають їх за патологічних змін ритму серця. Бета-адреноблокаторами називаються лікарські засоби, які на певний часовий проміжок блокують різноманітні види (β1-, β2-, β3-) адренорецепторів Значення цих речовин важко переоцінити. Вони вважаються єдиним у своєму роді класом медикаментів у кардіології, за розробку якого було вручено Нобелівську премію з медицини.
Виділяють бета-адреноблокатори селективні та неселективні. З довідників можна дізнатися, що селективність – це здатність блокувати виключно β1-адренорецептори. Вона ніяк не впливає на β2-адренорецептори. Ця стаття містить основну інформацію щодо даних речовин. Тут можна ознайомитися з їхньою докладною класифікацією, а також препаратами та їх впливом на організм. Так що собою являють селективні та неселективні бета-блокатори?
Класифікація бета-блокаторів дуже нехитра. Як зазначалося раніше, всі препарати поділяються на дві основні групи: неселективні та селективні бета-блокатори.
Неселективні блокатори
Неселективні бета-адреноблокатори – препарати, що не вибірково блокують β-адренорецептори. До того ж, вони мають сильну антиангінальну, гіпотензивну, антиаритмічну та мембраностабілізуючу дії.
До групи неселективних блокаторів входять такі лікарські засоби:

- Пропранолол (медикаменти з аналогічною активною речовиною: , Індерал, Обзідан);
- Бопіндолол (Сандінорм);
- Левобунолол (Вістаген);
- Надолол (Коргард);
- Обунол;
- Окспренолол (Коретал, Тразікор);
- Піндолол;
- Соталол;
- Тімозол (Арутімол).
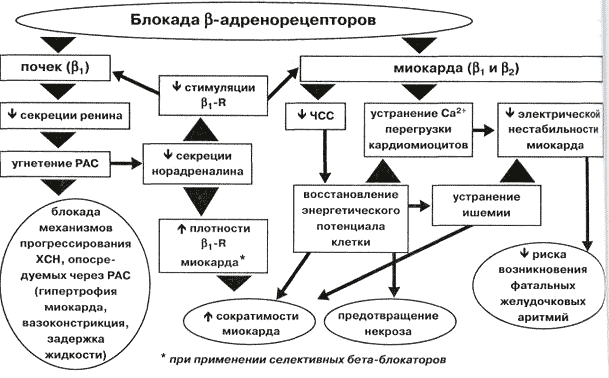
Антиангінальна дія даного виду β-адреноблокаторів полягає в тому, що вони здатні нормалізувати частоту серцевих скорочень. До того ж зменшується скоротливість міокарда, що поступово призводить до зниження його потреби у порціях кисню. Таким чином, суттєво покращується кровопостачання серця.
Такий ефект обумовлений уповільненням симпатичної стимуляції периферичних судин та пригніченням активності ренін-ангіотензинової системи. Причому одночасно спостерігається мінімізація загального периферичного судинного опору та зниження серцевого викиду.

Неселективний блокатор Індерал
А ось антиаритмічна дія цих речовин пояснюється видаленням аритмогенних факторів. Деякі категорії цих препаратів мають так звану внутрішню симпатоміметичну активність. Іншими словами, вони мають потужну стимулюючу дію на бета-адренорецептори.
Ці лікарські засоби не зменшують або зовсім трохи знижують частоту серцевих скорочень у спокої. До того ж вони не допускають збільшення останнього під час виконання фізичних вправ або під впливом адреноміметиків.
Кардіоселективні препарати
Виділяють наступні кардіоселективні бета-блокатори:
- Ормідол;
- Принорм;
- Атенол;
- Бетакард;
- Блокіум;
- Катенол;
- Катенолол;
- Гіпотен;
- Міокорд;
- Нормітен;
- Пренормін;
- Телводін;
- Тенолол;
- Тензикор;
- Велорін;
- Фалітонзин.
Як відомо, у структурах тканин людського тіла є певні рецептори, які реагують на гормони адреналін та норадреналін. На даний момент розрізняють α1-, α2-, β1-, β2-адренорецептори. Нещодавно були описані β3-адренорецептори.
Уявити розташування та значення адренорецепторів можна наступним чином:

- α1– знаходяться саме в судинах організму (в артеріях, венах та капілярах), активна стимуляція призводить до їх спазму та різкого підвищення рівня кров'яного тиску;
- α2– вважаються “петлею зворотного негативного зв'язку” для системи регулювання працездатності тканин організму – це свідчить, що й стимулювання здатне призвести до миттєвому зниження артеріального тиску;
- β1– розташовані у серцевому м'язі, які стимуляція призводить до підвищення частоти серцевих скорочень, при цьому збільшує потреба міокарда в кисні;
- β2– розміщені у нирках, стимуляція провокує зняття бронхоспазму.
Кардіоселективні β-блокатори мають активність щодо β1-адренорецепторів. А ось щодо неселективних, то вони однаково блокують β1 і β2. У серці співвідношення останніх складає 4:1.
Іншими словами, стимуляція даного органу серцево-судинної системи енергією проводиться переважно через β1. Зі швидким підвищенням дозування бета-блокаторів поступово зводиться до мінімуму їх специфічність. Тільки після цього селективний медикамент блокує обидва рецептори.
 Важливо відзначити, що будь-який бета-адреноблокатор селективний або неселективний однаково знижує рівень кров'яного тиску.
Важливо відзначити, що будь-який бета-адреноблокатор селективний або неселективний однаково знижує рівень кров'яного тиску.
Однак у той же час саме у кардіоселективних бета-блокаторів набагато менше побічних ефектів. Саме з цієї причини їх набагато доцільніше застосовувати за різних супутніх недуг.
Таким чином, вони з найменшою ймовірністю будуть провокувати явища бронхоспазму. Це пояснюється тим, що їхня активність не торкнеться β2-адренорецепторів, розміщених у значній частині органів дихання – легенів.
Слід зазначити, що селективні адреноблокатори набагато слабші, ніж неселективні. До того ж, вони збільшують периферичний опір судин. Саме завдяки цій унікальній властивості дані препарати призначаються пацієнтам кардіологів із серйозними порушеннями периферичного кровообігу. В основному це стосується хворих з переміжною кульгавістю.
Обов'язково слід звернути увагу на те, що медикамент під назвою Карведилол не відноситься до категорії кардіоселективних ліків.
Мало хто знає, але нечасто призначають зниження кров'яного тиску та усунення аритмій. Як правило, він використовується для терапії серцевої недостатності.
Бета-блокатори останнього покоління
На даний момент є три основні покоління таких лікарських засобів. Звичайно, бажано користуватися саме медикаментами останнього (нового) покоління. Їх рекомендується вживати тричі на день.

Препарат Карведилол 25 мг
Крім цього, не слід забувати, що вони безпосередньо пов'язані лише з мінімальною кількістю небажаних побічних ефектів. До інноваційних препаратів можна віднести Карведилол та Целіпролол. Як уже говорилося, їх досить успішно використовують для лікування різних захворювань серцевого м'яза.
До неселективних ліків тривалої дії належать такі:
- Бопіндолол;
- Надолов;
- Пенбутолол;
- Соталол.
А ось до селективних препаратів тривалої дії належать такі:
- Атенолол;
- Бетаксолол;
- Епанолол.
При спостереженні низької ефективності вибраного медикаменту важливо переглянути призначений препарат.
При необхідності слід звернутися до особистого лікаря для того, щоб він підібрав нові ліки. Вся справа полягає в тому, що нерідко засоби просто не впливають на організм пацієнта.
На даний момент все частіше перевага надається тим лікарським засобам, які мають саме пролонговану дію. Вони містять у своєму складі активні компоненти, які поступово вивільняються, протягом великого проміжку часу, плавно впливаючи на здоров'я пацієнта кардіолога.
Ліки можуть бути дуже дієвими, але той чи інший пацієнт просто до них не сприйнятливий. У цьому випадку все дуже індивідуальне і залежить від певних особливостей здоров'я хворого.
Саме з цієї причини лікування необхідно проводити з акуратністю та особливою делікатністю. Дуже важливо звертати увагу на всі індивідуальні особливості організму людини.
Протипоказання до застосування
Саме тому, що бета-блокатори мають здатність так чи інакше впливати на різні органи і системи (не завжди позитивним чином), їх використання небажано і навіть протипоказано при деяких супутніх недугах організму.
Різні несприятливі ефекти та заборони до застосування безпосередньо пов'язані з присутністю бета-адренорецепторів у багатьох органах та структурах людського організму.
 Протипоказання до використання медикаментозних препаратів, є:
Протипоказання до використання медикаментозних препаратів, є:
- астма;
- симптоматичне зниження артеріального тиску;
- зниження частоти серцевих скорочень (значне уповільнення пульсу у хворого);
- тяжка декомпенсована серцева недостатність.
Не слід самостійно підбирати лікарський засіб із даної категорії препаратів для серця. Важливо запам'ятати, що це може завдати серйозної шкоди здоров'ю хворого.
Протипоказання можуть бути відносними (коли істотна користь для процесу терапії перевищує шкоду та ймовірність появи небажаних ефектів):

- різні хвороби органів серцево-судинної системи;
- обструктивне захворювання органів дихання хронічного характеру;
- в осіб із серцевою недостатністю та уповільненням пульсу застосування небажано, але не заборонено;
- цукровий діабет;
- минуща кульгавість нижніх кінцівок.
Відео на тему
Які неселективні та селективні бета-блокатори (препарати з цих груп) застосовують для лікування та хвороб серця:
При захворюваннях, коли прийом бета-адреноблокаторів показаний, слід дуже обережно використовувати їх. Особливо це стосується жінок, які виношують малюка та годують грудьми. Ще одним важливим моментом є раптова відміна обраного лікарського засобу: у жодному разі не рекомендується різко припиняти пити той чи інший препарат. Інакше на людину чекає несподіване явище під назвою “синдром скасування”.
Препарати, які мають ефект стимуляцією бета-адренореактивних систем, є групою лікарських засобів, званих .
Офіційно визнаними та введеними в медичну практику адреноблокатори були в середині ХХ століття.
З тих пір даний клас антиадренергічних речовин широко і успішно застосовується як антигіпертензивні, антиангінальні та інші лікарські засоби.
Однак, особливості фармакологічної активності бета-блокаторів зумовлюють низку обмежень при їх призначенні через наявність протипоказань та можливості розвитку побічних дій.
Адренолітики блокують процес передачі нервового імпульсу шляхом зв'язування з адренорецепторами замість катехоламінів.
Бета-адреноблокатори специфічним чином пригнічують ефекти від впливу симпатичних нервових імпульсів та симпатоміметичних речовин на бета-адренорецептори.
Завдяки хімічній структурі зв'язок бета-блокаторів із рецепторами викликає не стимулюючий, а переважний вплив.
Сукупність фізико-хімічних властивостей різних препаратів із цієї групи забезпечує різні особливості впливу. Бета-адреноблокатори - антагоністи, при взаємодії з рецепторами справляють гальмуючий ефект.
Ряд речовин поєднують антагоністичну дію з агоністичним, додатково надаючи деякий стимулюючий вплив. Антагоністи уріжають ЧСС, послаблюють силу серцевих скорочень, пригнічують автоматизм та уповільнюють провідність завдяки блокаді нервової передачі.

Кардіоселективний бета-блокатор Атенолол
Препарат із спільним впливом не вплине або навіть незначно її підвищить. Дані лікарські засоби відрізняються за вибірковістю на бета 1- або бета 2-адренорецептори.
Кардіоселективними вважаються ліки, що прицільно зв'язують бета 1-рецептори серцевого м'яза ( , ).
Інші одночасно впливають на обидва типи рецепторів - серцеві бета 1-адренорецептори і бета 2-адренорецептори бронхів, підшлункової залози, дрібних судин (пропранолол), за рахунок чого супутнім результатом впливу неселективних блокаторів може бути розвиток бронхоспазму.
 Існують препарати поєднаного впливу на обидва типи адренергічних рецепторів – альфа і бета ().
Існують препарати поєднаного впливу на обидва типи адренергічних рецепторів – альфа і бета ().
Залежно від розчинності в середовищах, адренолітики бувають ліпофільні (небіволол,), гідрофільні (атенолол) і з поєднаною розчинністю у воді та ліпідах (бісопролол).
Бета-блокатори мають місцевоанестезуючу та антиаритмічну дію на серці. Завдяки антиангінальному впливу серцевого м'яза менше потребує кисню. Механізм протиаритмічного впливу обумовлений усуненням аритмогенної симпатичної дії на провідну систему серця.
Гіпотензивний ефект пов'язують із низкою механізмів: обсяг серцевого викиду скорочується, зменшується чутливість барорецепторів, певною мірою гальмується робота ренін-ангіотензинової системи.
Бета-блокатори мають також низку інших впливів:

- пригнічують роботу ЦНС;
- стимулюють скорочувальну здатність матки;
- зменшують внутрішньоочний тиск;
- перешкоджають процесам утворення глюкози в організмі;
- викликають вазоконстрикцію;
- сприяють розвитку інсулінорезистентності та ін.
Різноманітність ефектів пояснює побічні реакції прийому бета-блокаторів та протипоказання до їхнього призначення, що необхідно враховувати при їх використанні. У лікуванні кардіологічних хвороб слід віддавати перевагу високоселективним препаратам.
Необхідно враховувати той момент, що вибірковість впливу не є стовідсотковою, у високих дозах та кардіоселективні блокатори можуть блокувати бета 2-адренорецептори, викликаючи серйозні небажані ефекти.
Протипоказання для використання бета-блокаторів
При наступних захворюваннях та станах бета-адреноблокатори протипоказані:

- синусова;
- втріовентрикулярна блокада неповна чи повна;
- тяжка серцева недостатність;
- бронхіальна астма та інші легеневі захворювання з обструктивним синдромом;
- суттєві порушення периферичного артеріального кровотоку;
- індивідуальна нестерпність.
Обережне призначення препаратів цієї групи потрібне при , помірних порушенняхпериферичного артеріального кровотоку, ХОЗЛ без бронхіальної обструкції та депресивних станів.
Побічні ефекти бета-блокаторів
Прийом лікарських засобів може супроводжуватись розвитком небажаних реакцій.
Основні побічні ефекти при використанні блокаторів бета безпосередньо пов'язані з їх адренолітичною дією:

- підвищена втома, порушення сну, депресивні стани обумовлені впливом на ЦНС;
- брадикардія, блокади внутрішньосерцевої провідності пояснюються блокадою адренорецепторів серця;
- бронхоспазм за рахунок блокування адренорецепторів бронхів;
- , блювання, діарея, та через інтоксикацію організму від накопичення препарату (при порушеній роботі печінки);
- гіпоглікемія за рахунок пригнічення синтезу глюкози та формування інсулінорезистентності;
- , синдром Рейно, алергічні реакції та ін.
Є можливість мінімізувати побічна діябета-блокаторів шляхом ретельного підбору відповідного препарату в оптимальному дозуванні, тому що чутливість до лікування у пацієнтів дуже індивідуальна.
Так, уникнути небажаної дії на ЦНС можливо перевагою водорозчинних бета-блокаторів замість жиророзчинних, які не здатні проникнути в центральну нервову систему.
Попередити ж розвиток бронхострукції можливо призначенням мінімальної початкової дози ліків з повільним нарощуванням до досягнення оптимальної кількості препарату.
Застосування при вагітності
 При вагітності не слід приймати бета-адреноблокатори.
При вагітності не слід приймати бета-адреноблокатори.
Дані препарати здатні несприятливо вплинути на плід шляхом опосередкованого та прямого впливу.
Пряме пов'язане з попаданням лікарського засобу в кровотік плода та здійсненням на нього токсичної дії: висока ймовірність урідження частоти серцебиття, розвитку гіпоглікемії, пригнічення функцій ЦНС.
Використання бета-адреноблокаторів при вагітності виправдане лише при тяжкому перебігу кардіологічної патології у малих дозах та під постійним наглядом лікарів в умовах стаціонару.
Опосередковано бета-адреноблокатори діють на плід через зниження матково-плацентарного кровотоку, що може виявитися затримкою розвитку плода, особливо при прийомі препаратів у 1 та 2 триместрі вагітності. Також мають властивість підвищувати тонус матки і призводити до розвитку вазоконстрикції.
Застосування при цукровому діабеті
Основою терапії хронічної серцевої недостатності поряд з іншими лікарськими препаратамивважається застосування бета-адреноблокаторів.Обмеження використання бета-блокаторів працює у разі наявності у пацієнта цукрового діабету через потенційну небезпеку розвитку гіпоглікемічного стану.
Особливо цей ефект притаманний неселективним бета-адреноблокаторам.
Препарати пригнічують процеси утворення глюкози в організмі, сприяють зниженню чутливості до інсуліну та маскують клініку гіпоглікемічного стану.
Застосування бета-адреноблокаторів на фоні цукрового діабету повинно проходити з перевагою високоселективного, регулярного моніторингу кількості глюкози крові та при необхідності з корекцією дози цукрознижувальної речовини.
Бета-адреноблокатори та еректильна дисфункція
 При прийомі бета-блокаторів спостерігається несприятливий вплив на потенцію – пригнічується сексуальна функція до імпотенції в 1% випадків.
При прийомі бета-блокаторів спостерігається несприятливий вплив на потенцію – пригнічується сексуальна функція до імпотенції в 1% випадків.
Точний механізм цього ефекту не з'ясований. Імовірною причиною вважається пригнічуючий вплив бета-адреноблокаторів на центральну нервову систему, на гормональне тло і на кавернозні тіла.
Однак прийом не кожного препарату з цієї групи супроводжується появою даного небажаного ефекту, що створює можливість вибору бета-блокаторів замість відмови від їх використання.
Відео на тему
Про механізм дії та застосування бета-блокаторів у відеоролику:
Бета-адреноблокатори мають широкий перелік протипоказань та побічних реакцій, страх перед якими скорочує масштаби їх використання. В результаті, пацієнти, які мають прямі показання до призначення блокаторів, не отримують дані ліки.
Ретельний та м'який підбір оптимального бета-адреноблокатора в оптимальній дозі з урахуванням супутніх розладів дозволить збільшити частоту їх використання при кардіологічних захворюваннях та мінімізувати побічні реакції.
Препарати з важливими терапевтичними ефектами широко використовуються спеціалістами. Вони застосовуються для лікування кардіальних захворювань, які найчастіші серед інших патологій. Ці недуги найчастіше призводять до смерті пацієнтів. Ліками, які потрібні для лікування цих захворювань, є бета-блокатори. Список препаратів класу, що складається з 4-х розділів, та їх класифікація представлені нижче.
Класифікація бета-блокаторів
Хімічна будова препаратів класу неоднорідна і від неї клінічні ефекти не залежать. Набагато важливіше виділити специфічність до певних рецепторів та спорідненість до них. Що специфічність до бета-1 рецепторам, то менше побічних ефектів лікарських речовин. У зв'язку з цим повний перелік препаратів бета-блокаторів раціонально подати так.
Перше покоління препаратів:
- неселективні до бета-рецепторів 1-го та 2-го типів: «Пропранолол» та «Соталол», «Тимолол» та «Окспренолол», «Надолол», «Пенбутамол».
Друге покоління:
- селективні до бета-рецепторів 1-го типу: «Бісопролол» та «Метопролол», «Ацебуталол» та «Атенолол», «Есмолол».
Третє покоління:

Дані бета-блокатори (список препаратів див вище) в різні часи були основною групою ліків, які застосовувалися і застосовуються зараз при захворюваннях судин і серця. Багато хто з них, переважно представники другого та третього поколінь, застосовуються і сьогодні. За рахунок їх фармакологічних ефектів вдається контролювати частоту скорочень серця та проведення ектопічного ритму до шлуночків, зменшувати частоту ангінозних нападів стенокардії.
Пояснення до класифікації
Найбільш ранніми ліками є представники першої генерації, тобто неселективні бета-адреноблокатори. Список ліків та препаратів представлений вище. Ці лікарські речовиниздатні блокувати рецептори 1-го та 2-го типів, надаючи як терапевтичний ефект, так і побічний, який виражається бронхоспазмом. Тому вони протипоказані при ХОЗЛ, бронхіальній астмі. Найбільш важливими препаратами першого покоління є: "Пропранолол", "Соталол", "Тимолол".

Серед представників другого покоління складено список препаратів бета-блокаторів, механізм дії яких пов'язаний із переважним блокуванням рецепторів першого типу. Вони характеризуються слабкою спорідненістю до рецепторів 2 типу, тому рідко викликають бронхоспазм у пацієнтів з астмою та ХОЗЛ. Найбільш важливими препаратами 2-го покоління є «Бісопролол» та «Метопролол», «Атенолол».
Третє покоління бета-блокаторів
Представники третього покоління – це найсучасніші бета-блокатори. Список препаратів складається з "Небівололу", "Карведилолу", "Лабеталолу", "Буциндололу", "Целіпрололу" та інших (див. вище). Найважливішими з клінічної точки зору є такі: «Небіволол» та «Карведилол». Перший переважно блокує бета-1 рецептори та стимулює виділення NO. Цим зумовлюється розширення судин та зниження ризику розвитку атеросклеротичних бляшок.

Вважається, що бета-блокатори – і захворювань серця, тоді як «Небіволол» – це універсальний препарат, який добре підходить для обох цілей. Однак його вартість дещо вища, ніж ціна решти. Подібним за властивостями, але дешевшим, є «Карведилол». Він поєднує властивості бета-1 та альфа-блокатора, що дозволяє знижувати частоту та силу скорочень серця, а також розширювати судини периферії.
Ці ефекти дозволяють контролювати хронічну та гіпертензію. Причому у разі ХСН «Карведилол» - препарат вибору, тому що ще є антиоксидантом. Тому засіб перешкоджає посиленню розвитку атеросклеротичних бляшок.
Показання для застосування препаратів групи
Усі показання до застосування бета-блокаторів залежить від певних властивостей конкретного препарату групи. У неселективних блокаторів показання більш вузькі, тоді як селективні безпечніші і можуть застосовуватися ширше. Загалом показання є загальними, хоча вони обмежуються неможливістю застосування ліків у деяких пацієнтів. Для неселективних препаратів показання такі:

Традиційно вважаються бета-блокатори.
Ці препарати допомагають не тільки ефективно знижувати рівень АТ, коли той досягає підвищених значень, але й сприяють зменшенню частоти серцевих скорочень, причому достатньою мірою.
Що таке бета та альфа-блокатори
Препарати, які зараховані до категорії адреноблокаторів, прийнято, у свою чергу, класифікувати на кілька підгруп, і це незважаючи на те, що вони можуть бути ефективно використані під час лікування стрибків тиску.
Альфа-адреноблокатори – це біохімічно активні речовини, що впливають на альфа-рецептори. Їх приймають при гіпертонії есенціальної та симптоматичної. Завдяки таблеткам судини дилятуються, за рахунок чого слабшає їхній опір у бік периферії. Завдяки цьому ефекту кровотік значно полегшується, а рівень тиску знижується. Крім цього, альфа-адреноблокатори призводять до зменшення кількості шкідливого холестеринута жиру в крові.
Бета-адреноблокатори також класифікуються на дві категорії:
- Діють лише на рецептори типу 1 – такі препарати зазвичай називають селективними.
- ЛЗ, які впливають на обидва види нервових закінчень - їх вже називають неселективними.
Зверніть увагу на те, що адреноблокатори другого виду анітрохи не перешкоджають чутливості рецепторів, через які реалізують свій клінічний ефект.
Зверніть увагу на те, що завдяки здатності знижувати ЧСС, бета-блокатори можуть бути застосовані не тільки для лікування есенціальної ГБ, але і для усунення проявів.
Класифікація
Виходячи з переважної дії на бета-1 та бета-2, адренорецептори, бета-блокатори класифікуються на:
- кардіоселективні (до таких відносяться Метапролол, Атенолол, Бетаксолол, Небіволол);
- кардіонеселективні (бета-блокатори - список препаратів при гіпертонії виглядає наступним чином: Пропранолол, Надолол, Тимолол, ).
Є й інша класифікація – за біохімічними особливостями будови молекули. Виходячи із здатності розчинятися в ліпідах або воді, представники цієї групи ЛЗ класифікуються на три групи:
- Ліпофільні бета-адреноблокатори (Окспренолол, Пропранолол, Алпренолол, Карведилол, Метапролол, Тимолол) – очково вони рекомендуються у низьких дозах при печінковій та застійній серцевій недостатності у занедбаних стадіях.
- Гідрофільні бета-адреноблокатори (серед них відзначені Атенолол, Надолол, Талінолол, Соталол). Використовуються менш запущених стадіях.
- Амфіфільні блокатори (представники - Ацебутолол, Бетаксолол, Піндолол, Целіпролол) - саме ця група набула найбільшого поширення завдяки своєму широкому спектрудії. Амфіфільні блокатори найчастіше використовуються при ГБ та ІХС, причому у різних варіаціях цієї патології.
Це важливо!
Багато хто цікавиться щодо того, які препарати (бета-блокатори або альфа-адреноблокатор) при гіпертонії краще діють. Вся справа в тому, що для усунення гіпертензивного синдрому протягом тривалого періоду часу (тобто, для систематичного прийому) підійдуть краще бета-блокатори з високою селективністю, тобто ефективно вибірково, вибірково (перелік - Бісопролол, Метапролол, Карведилол) ).
Якщо ж потрібен ефект, тривалість якого буде проявлятися коротко (показ - резистентна ГБ, коли потрібно терміново знизити рівень кров'яного тиску, щоб уникнути серцево-судинної катастрофи), то можна і призначити альфа-блокатори, механізм дії яких все-таки відрізняється від БАБ.
Кардіоселективні бета-адреноблокатори
Кардіоселективні бета-блокатори в терапевтичних дозах виявляють біохімічну активність переважно щодо бета-1-адренорецепторів. Важливим моментом є те, що зі збільшенням дозування бета-блокаторів помітно знижується їхня специфічність, і тоді навіть найбільш високоселективний препарат блокує обидва рецептори. Селективні та неселективні бета-блокатори знижують рівень АТ приблизно однаково, проте у кардіоселективних бета-блокаторів істотно менше побічних ефектів, їх простіше поєднувати за наявності супутніх патологій. До типових висококардіоселективних препаратів відносяться Метопролол (торгова назва — ), а також Атенолол та Бісопролол. Деякі β-адреноблокатори, серед них -Карведилол, блокують не тільки β1 та β2-адренорецептори, але й альфа-адренорецептори, що в ряді випадків схиляє в їхній бік вибір клініциста.

Внутрішня симпатоміметична активність
Деякі бета-адреноблокатори мають внутрішню симпатоміметичну активність, що також має велике значення. До таких препаратів відносяться Піндолол та Ацебутол. Ці речовини або практично не знижують, або знижують, але не особливо, показник ЧСС у спокої, проте багаторазово блокують збільшення ЧСС при фізичному навантаженні, що виникає, або дії бета-адреноміметиків.
Препарати, що має тією чи іншою мірою внутрішньої симпатоміметичної активністю, однозначно показані при брадикардії різного ступеня вираженості.
Слід також зазначити, що область використання бета-адреноблокаторів з ВСМА у кардіологічній практиці досить звузилася. Ці препарати набувають своєї актуальності, як правило, для лікування неускладнених форм АГ (сюди відноситься навіть АГ при вагітності – Окспренолол та Піндолол).
У пацієнтів зі стенокардією використання цієї підгрупи значною мірою обмежене, т.к. вони менш ефективні (щодо β-адреноблокаторів без ВСМА) у плані надання негативного хронотропного та батмотропного ефектів.
Бета-блокатори з ВСМА не слід застосовувати у пацієнтів з гострим коронарним синдромом (скорочено ГКС) та у постінфарктних хворих через високий ризик збільшення частоти кардіогенних ускладнень та летальності порівняно з бета-адреноблокаторами без ВСМА. Препарати з ВСМА не мають актуальності у лікуванні осіб із серцевою недостатністю.
Ліпофільні препарати
Всі ліпофільні бета-блокатори однозначно не варто вживати при вагітності - ця особливість продиктована тим, що вони великою мірою проникають через плацентарний бар'єр, і вже через деякий час після прийому починають надавати небажаний вплив на плід. Відповідно, з урахуванням того, що бета-блокатори і так можуть бути застосовані у вагітних, тільки якщо ризик у рази нижчий, ніж очікувана користь, категорія ЛЗ, що розглядається, до призначення взагалі не допускається.
Гідрофільні ліки
Однією з найголовніших властивостей гідрофільних препаратів є більш тривалий період напіввиведення (наприклад, Атенолол виводиться з організму протягом 8-10 годин), що дозволяє їх призначати 2 рази на день.
Але тут є ще одна особливість - з огляду на те, що основне навантаження при виведенні лягає на нирки, неважко здогадатися, що людям, у яких під час стабільного підвищення тиску був уражений цей орган, не варто приймати препарати з цієї групи.
Бета-блокатори останнього покоління
Група бета-адреноблокаторів нині включає вже понад 30 найменувань. Необхідність включення в програму лікування серцево-судинних захворювань (скорочено — ССЗ) очевидна і підтверджується даними статистики. За останні 50 років кардіологічної клінічної практики бета-адреноблокатори зайняли впевнені позиції у проведенні профілактики ускладнень та у фармакотерапії. різних формта стадій АГ, ІХС, ХСН, метаболічному синдромі (МС), а також при різних за походженням формах тахіаритмій як вентрикулярних, так і суправентрикулярних.

Відповідно до вимог загальноприйнятих стандартів, у всіх неускладнених випадках медикаментозне лікуванняАГ стартує з бета-адреноблокаторів та іАПФ, що багаторазово знижують ризик розвитку ГІМ та інших серцево-судинних катастроф різного генезу.
Негласно, є думка, що найкращими бета-блокаторами сьогодні є такі препарати як Бісопролол, Карведилол; Метопрололу сукцинат та небіволол.
Врахуйте, що призначати бета-блокатор має право тільки лікар.
Причому у будь-якому разі рекомендується вибирати ліки лише нового покоління. Всі фахівці сходяться в тому, що вони викликають мінімум побічних ефектів і допомагають впоратися з поставленим завданням, у жодному разі не призводячи до погіршення якості життя.
Застосування при захворюваннях серцево-судинної системи
Препарати з цієї групи активно використовуються при лікуванні як, так і симптоматичної АГ, а також тахікардії, загрудинних болях і навіть фібриляції передсердь. Але перш ніж приймати, слід звернути на деякі досить неоднозначні якості цих лікарських засобів:
- Бета-блокатори (скорочено БАБ) значною мірою пригнічують здатність синусового вузла генерувати імпульси, що призводять до підвищення ЧСС, цим викликають синусову брадикардію – уповільнення пульсу до значень нижче 50 хв. Цей побічний ефект менш виражений у БАБ, що має внутрішню симпатоміметичну активність.
- Зверніть увагу на те, що препарати цієї групи з високою часткою ймовірності можуть призводити до атріовентрикулярної блокади різного ступеня. Крім цього, вони суттєво знижують і силу серцевих скорочень – тобто надають і негативний батмотропний ефект. Останній менш виражений у БАБ із вазодилатуючими властивостями.
- БАБ знижують рівень артеріального тиску. Медикаменти цієї групи стають причиною виникнення справжнісінького спазму периферичних судин. Через це може з'явитися похолодання кінцівок, у разі синдрому Рейно відзначається його негативна динаміка. Наведених побічних ефектів практично позбавлені препарати з вазодилатуючими властивостями.
- БАБ значною мірою зменшують нирковий кровотік (за винятком Надололу). Через зниження якості периферичного кровообігу при лікуванні цими препаратами зрідка виникає загальна слабкість.
Стенокардія напруги
Найчастіше БАБ є препаратом вибору лікування грудної жаби і кардіалгічних нападів. Зверніть увагу, що на відміну від нітратів, ці ЛЗ зовсім не викликають толерантності при пролонгованому їх використанні. БАБ здатні значною мірою накопичуватися в організмі, що дозволяє через деякий час дещо знизити дозування препарату. Крім того, ці засоби чудово захищають сам міокард, оптимізуючи прогноз за рахунок зниження ризику маніфесту рецидиву ГІМ.
Антиангінальна активність усіх БАБ порівняно однакова. Їх вибір ґрунтується на наступних перевагах, кожна з яких має дуже велике значення:
- тривалість ефекту;
- відсутність (у разі грамотного застосування) виражених побічних ефектів;
- відносно низька вартість;
- можливість комбінування коїться з іншими ЛЗ.
Стартує курс терапії з порівняно невеликою дозою, і до ефективної її збільшують поступово. Дозування підбирається так, щоб ЧСС у спокої була не нижче 50 хв, а рівень САД не опускався менше 100 мм рт. ст. Після настання очікуваного терапевтичного ефекту (припинення виникнення нападів загрудинного болю, нормалізація переносимості хоча б середнього фізичного навантаження) дозу протягом певного періоду знижують до мінімально ефективної.
Позитивний ефект від БАБ особливо помітний у тому випадку, якщо стенокардія напруги комбінується з синусовою тахікардією, симптоматичною АГ, глаукомою (підвищенням), запорами та гастроезофагеальним рефлюксом.
Інфаркт міокарда
Препарати з фармакологічної групиБАБ при ГІМ приносять подвійну користь. Їх введення внутрішньовенно в перші години з моменту маніфестації ГІМ знижує потребу серцевого м'яза в кисні і покращує його доставку, значно зменшує біль, сприяє демаркації некротичної області та знижує ризик виникнення шлункових аритмій, що становлять безпосередню небезпеку для життя людини.

Тривалий прийом БАБ знижує ризик рецидиву інфаркту. Вже науково доведено, що внутрішньовенне введення БАБ із подальшим переходом на «таблетку» значно знижує летальність, ризик зупинки кровообігу та рецидивів серцево-судинних катастроф без смертельного результату на 15%. Якщо в ургентній ситуації проводиться ранній тромболізис, БАБ не дають зниження летальності, але суттєво зменшують ризик розвитку стенокардії напруги.
Щодо формування демаркаційної зони некрозу в серцевому м'язі - найбільш виражений ефект мають БАБ, які не мають внутрішньої симпатоміметичної активності. Відповідно, краще використовувати кардіоселективні засоби. Особливо вони ефективні при комбінації інфаркту міокарда з артеріальною гіпертензією, синусовою тахікардією, постінфарктною стенокардією та тахісистолічною формою ФП. БАБ можна призначати відразу ж за госпіталізації хворого за умови відсутності абсолютних протипоказань. Якщо ж не буде відзначено небажаних побічних ефектів, лікування цими ж медикаментами триває не менше року через перенесений ГІМ.
Хронічна серцева недостатність
Бета-блокатори мають різноспрямовану дію, що і робить їх одними з препаратів вибору в ситуації. Нижче будуть наведені ті з них, які мають найбільше значення при усуванні ХСН:
- Ці лікарські засоби багаторазово покращують насосну функцію серця.
- Бета-блокатори непогано знижують прямий токсичний ефект норадреналіну.
- Баб сильно знижують ЧСС, паралельно з цим призводячи до пролонгації діастоли.
- Вони мають значний антиаритмічний ефект.
- ЛЗ здатні запобігати ремоделюванню та діастолічній дисфункції лівого шлуночка.
Особливого значення набула терапія БАБ після того, як загальноприйнятою теорією, що пояснює маніфест ХСН, стала нейрогормональна теорія, згідно з якою неконтрольоване підвищення активності нейрогормонів стає причиною прогресування захворювання, причому провідна роль у цьому відводиться норадреналіну. Відповідно, бета-блокатори (зрозуміло, що тільки не володіють симпатичною активністю), блокуючи ефект цієї речовини, запобігають розвитку або прогресу ХСН.
Гіпертонічна хвороба
Бета-блокатори вже дуже давно та успішно використовуються при терапії гіпертонічної хвороби. Вони блокують небажаний вплив симпатичної нервової системи на серце, що полегшує його роботу, одночасно з цим знижуючи його потребу в крові та кисні. Відповідно, результатом цього стає зменшення навантаження на серце, а це, своєю чергою, призводить до зниження цифр АТ.
Призначені блокатори допомагають гіпертонікам контролювати ЧСС та використовуються при лікуванні аритмії. Дуже важливо при виборі відповідного бета-блокатора враховувати особливості препаратів із різних груп. Крім цього, слід брати до уваги різноманітні побічні ефекти.
Так що в тому випадку, якщо лікар дотримуватиметься індивідуального підходу до кожного хворого, то навіть на одних бета-блокаторах він зможе досягти значних клінічних результатів.
Порушення серцевого ритму
З урахуванням того, що зниження сили серцевих скорочень значно зменшує потребу міокарда в кисні, БАБ успішно застосовуються при наступних порушеннях серцевого ритму:

- фібриляція та тріпотіння передсердь,
- суправентрикулярні аритмії,
- погано переносима синусова тахікардія,
- Застосовуються препарати з цієї фармакологічної групи і при шлуночкових порушеннях ритму, але тут їх ефективність буде менш виражена,
- БАБ у комбінації з препаратами калію успішно використовується для лікування різних аритмій, які були спровоковані глікозидною інтоксикацією.
Побічні ефекти
Певна частина побічних ефектів візвана надмірною дією БАБ на серцево-судинну систему, а саме:
- різка брадикардія (при якій показник ЧСС опускається нижче 45 хв);
- атріовентрикулярні блокади;
- артеріальна гіпотонія (з падінням рівня САД нижче 90-100 мм рт. ст.), Зверніть увагу на те, що подібні ефекти розвиваються зазвичай при внутрішньовенному введенні бета-адреноблокаторів;
- підвищення інтенсивності ознак ХСН;
- зниження інтенсивності кровообігу в ногах за умови зменшення серцевого викиду - подібна проблема зазвичай виникає у літніх людей з або маніфестуючим ендартеріїтом.
Є ще одна дуже цікава особливість дії цих препаратів - наприклад, якщо у пацієнта є феохромоцитома ( доброякісна пухлинанадниркових залоз, то бета-блокатори можуть призвести до підвищення цифр АТ за рахунок стимуляції α1-адренорецепторів і спазму судин гематомікроциркуляторного русла. Всі інші небажані побічні ефекти, так чи інакше, пов'язані з прийомом бета-блокаторів, є чимось іншим, як проявом індивідуальної непереносимості.
Синдром відміни
Якщо приймати бета-блокатори протягом тривалого періоду часу (мається на увазі кілька місяців або навіть тижнів), а потім раптово припинити здійснення прийому, виникає синдром відміни. Його показниками будуть такі симптоми: серцебиття, неспокій, багаторазово частішають напади стенокардії, виникнення патологічних ознак на ЕКГ, а також не виключається ймовірність розвитку ГІМ і навіть раптова смерть.
Маніфест синдрому відміни можна пояснити тим, що за час прийому організм вже адаптується до зниженого впливу норадреналіну – а цей ефект реалізується за рахунок підвищення кількості адренорецепторів в органах та тканинах. З урахуванням того, що БАБ уповільнюють процес трансформації гормону щитовидної залози тироксину (T4) в гормон трийодтиронін (T3), то деякі прояви синдрому відміни (занепокоєння, тремтіння, серцебиття), особливо яскраво виражені після відміни Пропранололу, можуть бути обумовлені надлишком залоз. .
Для здійснення профілактичних заходів синдрому відміни слід відмовлятися від них поступово протягом 14 днів - але цей принцип актуальний тільки за умови перорального прийому препаратів.






